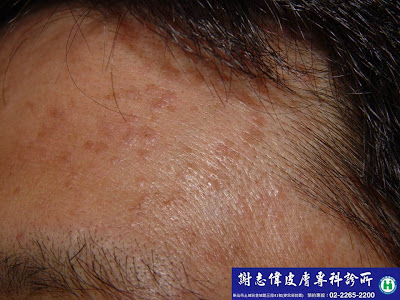
毛囊角化症(亦有人稱毛孔角化症,Lichen pilaris or Keratosis pilaris)是一種體質性的皮膚病,好發於臉,手腳外側,會出現毛囊炎般的紅點,因為上有角質,所以摸起來也會粗粗的,常造成外觀上的困擾,且不容易根治,但如果有耐心接受治療,效果也是不錯的! 這個病人接受了三個月的雷射及外用藥後,效果非常明顯。
大家好,我是謝志偉皮膚科醫師。 皮膚科,雖小道,必有可觀焉。 希望藉此和大家分享一些行醫時的心得,你我共賞之。 謝志偉皮膚專科診所 地址: 新北市土城區金城路三段164號 (02)2265-2200
2013年12月16日 星期一
2013年10月25日 星期五
魔疥現身!-簡談令人聞之色變的疥蟲(Scabies)
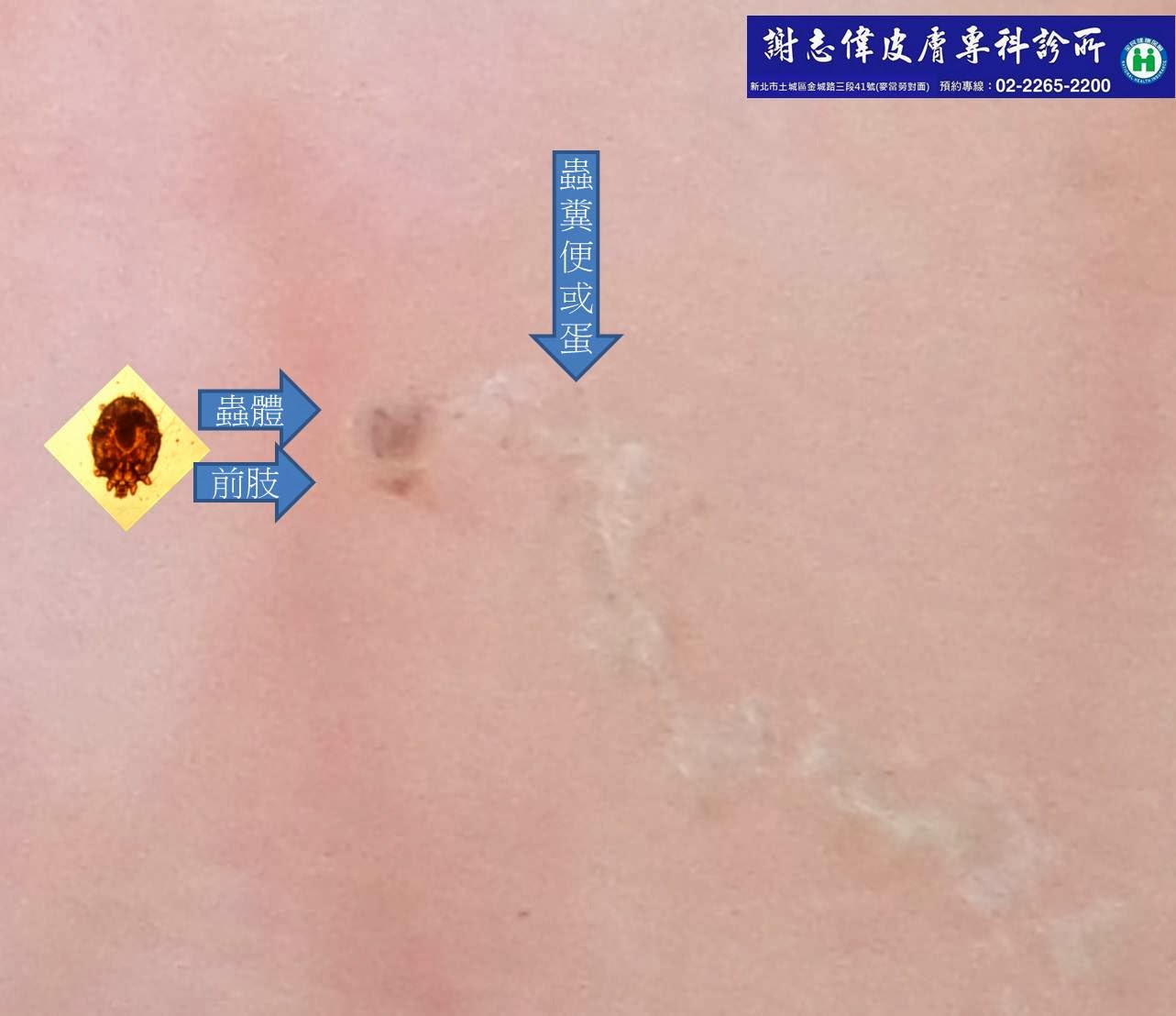
一名奇癢無比的患者,在歷經數個月、數位醫師的治療後,一直被診斷成溼疹、異位性皮膚炎,但病情一直沒有改善。來到門診時,全身的確布滿了一般皮膚炎合併嚴重抓傷的典型表現。本來要當一般溼疹結案了。幸好,最後在手上看到了一個特別的疹子,以皮膚鏡觀察後,發現…
中間好像有個黑點,邊邊還有一條細細白白的皮屑,形狀類似噴射機飛行的軌跡。讓我再放大看看…
清楚地,可以看見蟲體的前肢、蟲體,後面是它爬行的皮下軌道,其中還散布著依稀可見的糞便或蟲卵。終於,病患的確診為疥瘡,一個令人望之步的皮膚傳染病。
疥蟲是一種螨類,寄生在人或動物(如狗、貓、兔)的皮膚角質層,在寄生時會挖掘皮下隧道,且在此留下卵和糞便而引起皮膚的劇癢。 疥蟲成蟲的大小只有0.3mm,肉眼幾乎看不到。以往都是靠皮屑在顯微鏡下仔細檢查才看的到,往往都是靠臨床症狀與疹子的分布來診斷,但因為近來皮膚鏡的進步,讓皮膚科醫師可以利用簡單、方便的皮膚鏡,就能直接看到蟲體而確診,大大增加正確診斷率。
疥瘡的傳染途徑為接觸感染,包括身體接觸,共用毛巾、床單、棉被、內衣褲、沙發等間接接觸。由於疥蟲在離開人體後約兩個星期才會死亡,且蟲卵約需二星期孵化,因此受疥蟲感染潛伏的衣物,可能在兩個星期內還會傳染他人。
疥瘡通常發生在團體住宿的環境,如學校、軍隊、安養院、醫院、監獄…等,或在清洗消毒不夠徹底的值班室或旅館過夜。且同住的一家人,若有一人感染疥蟲,常會陸續造成其他家人感染。少數人是從接觸到有疥瘡的動物,如狗、貓…等感染。
疥瘡的臨床症狀和一般的溼疹或蚊蟲虰咬幾乎相同,所以一般醫師診斷不易,表現在皮膚上可以發現散在性米粒大之小丘疹,其色微紅至深紅,其尖頂可見小水疱或小膿疱。這些皮疹會產生劇癢,特別是在夜間更加嚴重。
一般疥蟲患者身上約有十幾支蟲體,但另有一型挪威疥,病患因為免疫功能太差、或是長期臥床,造成蟲體增生一發不可收拾,形成黃色痂皮,傳染性極高。
疥蟲喜歡寄生在皮膚皺褶及柔軟處,如指縫、指側、腕關節、手肘、腋下、乳房乳頭、肚臍、鼠蹊部、生殖器…等(如右圖)。以上好發部位乃本疾病的診斷特徵。疥蟲一般不上臉,但嬰兒除外,其皮疹較為廣泛,可能出現於頭頸、顏面或掌蹠。
疥蟲的藥物治療不難,依醫師指示,每天洗澡後使用殺疥蟲藥水,需自頸部以下至腳底全身塗抹,再配合止癢外用、內服藥,往往幾星期可以治療完成,達到根治。除非是挪威疥,才需要用到口服的特效藥,目前只有少數醫院有進這個專案藥物。
疥蟲治療困難的得是"野火燒不盡",指的是,如果其它家屬或朋友有同樣病況時,沒有同時使用殺疥蟲藥水,結果一個人好了,其它人又再傳回,造成交互傳染。
另外消毒也很讓人費心費力,疥蟲就怕熱,所以貼身衣物以熱水(60˚C以上)燙10分鐘、或電熨斗燙、或烘衣機高溫烘30分鐘以上殺菌,都可。另外棉被、床單需置於大太陽下曝曬,或每次睡前覺以電熨斗燙過再使用。
無法燙的衣物或布單可靜置一個月勿穿勿用,待疥蟲自然死亡。
疥蟲的治療、消毒很煩人,常會造成病患心理、社交上極大的困擾,但只要醫師診斷正確、病患配合治療,臨床上沒有遇到不能根治的疥瘡,請病友一定要有信心,"邪不勝正",魔疥一定會被消滅的!
2018/02 後記 在此要特別感謝立委林靜儀醫師,在皮膚科醫學會向她表達疥蟲病人,特別是孕婦、兒童幾乎沒有可用藥的困境後,幫忙協調專案進口外用的Permethrin,讓我們臨床上多了一個好用、安全的藥物。林醫師果真是一名醫國的上醫。
2018/02 後記 在此要特別感謝立委林靜儀醫師,在皮膚科醫學會向她表達疥蟲病人,特別是孕婦、兒童幾乎沒有可用藥的困境後,幫忙協調專案進口外用的Permethrin,讓我們臨床上多了一個好用、安全的藥物。林醫師果真是一名醫國的上醫。
2013年6月26日 星期三
什麼?! 泡漂白水可改善異位性皮膚炎?!-小兒異位性皮膚炎最新發展
最近在研讀美國皮膚科醫學會時,有幾個最近和小兒異位性皮膚炎相關的最近研究結果,和大家分享。
在歐洲,有50%異位性皮膚炎患者,發現和"Fiaggrin"這個表皮的保護物質的基因變異相關。有愈來愈多的證據顯示,根本原因是基因的變異造成皮膚的保護力下降,免疫力異常,而造成異位性體質。
也因此,到目前為止,哺育母乳、接觸動物、開始副食品的時間、甚至益生菌的使用,都沒有足夠的證據可以減少異位性體質的發生。
抽血檢驗過敏原往往和實際上的食物過敏是兩碼事。指數愈高也不能表示發生的過敏反應一定比較強。所以這種檢查,當作提醒,看看就好,還是要以實際的反應為準。
對食物過敏的小朋友,可以考慮使用水解蛋白奶粉,但因其價錢較高且口味難吃,也需要列入考慮。
副食品的添加不建議延後太久,這樣反而容易惡化異位性體質。
不要讓小朋友避免"也許可能"的過敏食物,只要避免"確定"發生過敏的食物,以免營養不良。
最近發現可能引起小兒皮膚過敏的物品有:安全座椅(特別是手腳外側,後腦)、廁所訓練椅(塑膠)、衣服扣子(特別是金屬的),甚至是媽媽的胸罩。
最後再分享一個讓我也警訝的新知,泡稀釋的漂白水對於異位性皮膚炎的控制是有幫忙的!
這個治療的理論基礎是,異位性小朋友身上的金黃色葡萄球菌數是增加的,利用稀釋的漂白水泡澡,濃度大概是以1/4瓶蓋的漂白水加入半浴缸的水中,會因此達到殺菌的效果,也達到控制異位性皮膚炎的效果。同樣的效果也同樣發現在每日以抗生素藥膏塗抹在鼻孔的孩童上。但要強調,這只是單一論文的研究,是不是適合所有小朋友,還需更多、更嚴謹的研究證實。大家先聽聽,當作一種新的另類療法即可。
過敏兒的父母,真的辛苦了! 但相信小寶貝們是大家最甜蜜的負擔,而且往往在青春期後,都有顯著改善。
在歐洲,有50%異位性皮膚炎患者,發現和"Fiaggrin"這個表皮的保護物質的基因變異相關。有愈來愈多的證據顯示,根本原因是基因的變異造成皮膚的保護力下降,免疫力異常,而造成異位性體質。
也因此,到目前為止,哺育母乳、接觸動物、開始副食品的時間、甚至益生菌的使用,都沒有足夠的證據可以減少異位性體質的發生。
抽血檢驗過敏原往往和實際上的食物過敏是兩碼事。指數愈高也不能表示發生的過敏反應一定比較強。所以這種檢查,當作提醒,看看就好,還是要以實際的反應為準。
對食物過敏的小朋友,可以考慮使用水解蛋白奶粉,但因其價錢較高且口味難吃,也需要列入考慮。
副食品的添加不建議延後太久,這樣反而容易惡化異位性體質。
不要讓小朋友避免"也許可能"的過敏食物,只要避免"確定"發生過敏的食物,以免營養不良。
最近發現可能引起小兒皮膚過敏的物品有:安全座椅(特別是手腳外側,後腦)、廁所訓練椅(塑膠)、衣服扣子(特別是金屬的),甚至是媽媽的胸罩。
最後再分享一個讓我也警訝的新知,泡稀釋的漂白水對於異位性皮膚炎的控制是有幫忙的!
這個治療的理論基礎是,異位性小朋友身上的金黃色葡萄球菌數是增加的,利用稀釋的漂白水泡澡,濃度大概是以1/4瓶蓋的漂白水加入半浴缸的水中,會因此達到殺菌的效果,也達到控制異位性皮膚炎的效果。同樣的效果也同樣發現在每日以抗生素藥膏塗抹在鼻孔的孩童上。但要強調,這只是單一論文的研究,是不是適合所有小朋友,還需更多、更嚴謹的研究證實。大家先聽聽,當作一種新的另類療法即可。
過敏兒的父母,真的辛苦了! 但相信小寶貝們是大家最甜蜜的負擔,而且往往在青春期後,都有顯著改善。
2013年6月11日 星期二
皮膚科治療對懷孕的影響
以下為閱讀美國皮膚科醫學會JAAD四月的論文筆記,想說還蠻實用的,將其中文口語化,與大家分享。
有興趣者可閱讀原文
http://www.jaad.org/article/S0190-9622%2812%2901039-0/abstract?elsca1=etoc&elsca2=email&elsca3=0190-9622_201304_68_4&elsca4=allergy_and_clinical_immunology
藥物分級:
X:絕對禁用
D: 已知對胎兒有傷害,但少數情況仍因有幫忙而使用
C: 可能有傷害,原則上不禁用,該用還是用
B: 無已知胎兒傷害,但未經嚴格的實驗證實。臨床上已經可以安全安心的使用。
A: 經嚴格的實驗證實完全無害。這麼完美的藥臨床上幾乎找不到,TOO PERFECT TO BE TRUE。
外用藥物
A酸: 治療痘痘粉刺的tretinoin、adapalene(如Differin痘膚潤)都是C級,雖然外用吸受少,但在初期仍會擔心,少用為妙。最好還是選AZELAIC ACID,為B級,可以替代使用。Tazarotene是乾癬用的a酸,為X級。
抗生素: 痘痘用的CLINDAMYCIN, ERYTHROMYCIN, METRONIDAZOLE, 或是傷口用的MUPIROCIN, NEOMYCIN, POLYMYXIN為B級,安全的。
外用痘痘抑菌藥: SULFACETAMIDE,BENZOYL PEROXDIE, SALICYLIC ACID,為C級,能避則避。
類固醇: 雖是C級,但仍是孕婦皮膚炎、乾癬的第一級用藥,因為經醫界長期使用後,仍是相對安全,沒有且最有效。 但仍建議用藥要精準、避免大範圍使用。類固醇使用最大的隱憂是在懷孕後期可能會造成胎兒體重減輕。乾癬患者的第二個選擇是CALCIPOTRIENE,雖然也是C級的。
外用抗黴菌藥大多都是安全的,B級有clotrimazole, oxiconazole,Terbinafine, Naftifine, Butenafine, Nystatin, ciclopirox,老藥(ketoconazole, econazole)雖然是c級,不過是原因老藥沒利潤少藥廠願意花錢實驗,也應該很安全。
口服藥物
青春痘常用的口服抗生素tetracycline, doxycycline皆為D級,會在中後期使用會造成骨頭、牙齒中藥物沉積而異常。幸好,此藥初期少量使用則沒有危險,所以等到發現懷孕,再馬上停藥,也不用擔心藥物會造成胎兒發育異常。
如果一定需要使用口服抗生素,erythromycin, cephalosporin, penicillin,都是B級的。
至於春春痘或是乾癬使用的口服A酸則是X級,如果不幸服藥過程中懷孕,流產、死產、畸胎都可能發生,絕對要嚴格避孕、避免汙染。
對乾癬患者來說,懷孕是一件好上加好的事,因為有一半的患者會因懷孕而改善。不過乾癬口服藥物則是能避則避。MTX(methotrexate)同時也是墮胎藥物,cyclosporin為c級,acitretin為x級。最好能使用照光治療來控制,特別是窄波紫外線光(大多數醫院與本診所使用),安全又有效。生物製劑雖是B級,但目前使用時間短,且有增加感染的風險性,所以還是要小心使用。
對嚴重的濕疹、異位性皮膚炎患者來說,口服類固醇為C級,在醫師的建議下,短期、中低劑量的使用,其實比大家想像中安全許多。高劑量的使用可能造成胎兒發育較慢及抑制胎兒本身的類固醇製造。早期少數報告和脣裂相關,但最近的研究則沒有發現相關性。至於抗組織胺如diphenhydramine, loratadine, chlorpheniramine都是B級,可以安心使用。但哺乳則最好能避則避,以免嬰兒被乳汁中的抗組織胺影響而容易昏睡。
對黴菌感染的患者來說,terbinafine是比較安全的B級,其它大多為c級,要小心使用。
至於皮膚科的不緊急手術,大多專家認為最好在懷孕中期(13-24周)或是懷孕後才施行。消毒使用酒精或chlorohexidine是安全的。但最好避免iodine於黏膜部位,可能影響甲狀腺功能。至於局部麻醉藥lidocaine或是epinephrine則是會穿過胎盤的,但只要用量不會太高,都還算安全。冷凍治療、化學燒灼等皮膚局部治療也都是安全的。
懷孕是件辛苦且偉大的過程,希望適當且安全的皮膚科治療,能讓孕婦在孕期中,更加舒適、美麗。
有興趣者可閱讀原文
http://www.jaad.org/article/S0190-9622%2812%2901039-0/abstract?elsca1=etoc&elsca2=email&elsca3=0190-9622_201304_68_4&elsca4=allergy_and_clinical_immunology
藥物分級:
X:絕對禁用
D: 已知對胎兒有傷害,但少數情況仍因有幫忙而使用
C: 可能有傷害,原則上不禁用,該用還是用
B: 無已知胎兒傷害,但未經嚴格的實驗證實。臨床上已經可以安全安心的使用。
A: 經嚴格的實驗證實完全無害。這麼完美的藥臨床上幾乎找不到,TOO PERFECT TO BE TRUE。
外用藥物
A酸: 治療痘痘粉刺的tretinoin、adapalene(如Differin痘膚潤)都是C級,雖然外用吸受少,但在初期仍會擔心,少用為妙。最好還是選AZELAIC ACID,為B級,可以替代使用。Tazarotene是乾癬用的a酸,為X級。
抗生素: 痘痘用的CLINDAMYCIN, ERYTHROMYCIN, METRONIDAZOLE, 或是傷口用的MUPIROCIN, NEOMYCIN, POLYMYXIN為B級,安全的。
外用痘痘抑菌藥: SULFACETAMIDE,BENZOYL PEROXDIE, SALICYLIC ACID,為C級,能避則避。
類固醇: 雖是C級,但仍是孕婦皮膚炎、乾癬的第一級用藥,因為經醫界長期使用後,仍是相對安全,沒有且最有效。 但仍建議用藥要精準、避免大範圍使用。類固醇使用最大的隱憂是在懷孕後期可能會造成胎兒體重減輕。乾癬患者的第二個選擇是CALCIPOTRIENE,雖然也是C級的。
外用抗黴菌藥大多都是安全的,B級有clotrimazole, oxiconazole,Terbinafine, Naftifine, Butenafine, Nystatin, ciclopirox,老藥(ketoconazole, econazole)雖然是c級,不過是原因老藥沒利潤少藥廠願意花錢實驗,也應該很安全。
口服藥物
青春痘常用的口服抗生素tetracycline, doxycycline皆為D級,會在中後期使用會造成骨頭、牙齒中藥物沉積而異常。幸好,此藥初期少量使用則沒有危險,所以等到發現懷孕,再馬上停藥,也不用擔心藥物會造成胎兒發育異常。
如果一定需要使用口服抗生素,erythromycin, cephalosporin, penicillin,都是B級的。
至於春春痘或是乾癬使用的口服A酸則是X級,如果不幸服藥過程中懷孕,流產、死產、畸胎都可能發生,絕對要嚴格避孕、避免汙染。
對乾癬患者來說,懷孕是一件好上加好的事,因為有一半的患者會因懷孕而改善。不過乾癬口服藥物則是能避則避。MTX(methotrexate)同時也是墮胎藥物,cyclosporin為c級,acitretin為x級。最好能使用照光治療來控制,特別是窄波紫外線光(大多數醫院與本診所使用),安全又有效。生物製劑雖是B級,但目前使用時間短,且有增加感染的風險性,所以還是要小心使用。
對嚴重的濕疹、異位性皮膚炎患者來說,口服類固醇為C級,在醫師的建議下,短期、中低劑量的使用,其實比大家想像中安全許多。高劑量的使用可能造成胎兒發育較慢及抑制胎兒本身的類固醇製造。早期少數報告和脣裂相關,但最近的研究則沒有發現相關性。至於抗組織胺如diphenhydramine, loratadine, chlorpheniramine都是B級,可以安心使用。但哺乳則最好能避則避,以免嬰兒被乳汁中的抗組織胺影響而容易昏睡。
對黴菌感染的患者來說,terbinafine是比較安全的B級,其它大多為c級,要小心使用。
至於皮膚科的不緊急手術,大多專家認為最好在懷孕中期(13-24周)或是懷孕後才施行。消毒使用酒精或chlorohexidine是安全的。但最好避免iodine於黏膜部位,可能影響甲狀腺功能。至於局部麻醉藥lidocaine或是epinephrine則是會穿過胎盤的,但只要用量不會太高,都還算安全。冷凍治療、化學燒灼等皮膚局部治療也都是安全的。
懷孕是件辛苦且偉大的過程,希望適當且安全的皮膚科治療,能讓孕婦在孕期中,更加舒適、美麗。
2013年4月26日 星期五
愛找麻煩的-蕁麻疹(Urticaria)
蕁麻疹是一種常見的過敏性皮膚病,成因為身體接觸到一種或多種的過敏原(包括食入、吸入、皮膚接觸、注射進入等),引起皮膚內小血管急速擴張,而在皮膚表面形成浮腫如蚊子咬到般的膨疹(或稱「風疹塊」),和一般蟲咬、濕疹不同,單一疹塊通常在24小時內會自動消失,但會在其它皮膚、黏膜反覆發作。大多數蕁麻疹為急性發作,在數天至數周內會自動康復,但若反覆發作超過6星期以上,稱為慢性蕁麻疹,則暗示免疫系統已定型在過敏狀態,需要長期藥物控制。
 |
| 典型蕁麻疹造成的風疹塊(Wheal) |
 |
| 少數嚴重時會連血管也跟著發炎,造成蕁麻疹血管炎(urticaria vascultitis) |
造成蕁麻疹的原因:
每個人的過敏原都不一樣,再加上食品中的看不到的人工添加物實在太多,要找到確切的過敏原需要相當的細心、耐心,以下是參考的線索:
(1) 可能引起蕁麻疹的食物:
海鮮(尤其有殼的海鮮)
|
蝦、蟹、貝類、不新鮮的魚
|
某些水果
|
芒果、鳳梨、荔枝、奇異果、草莓、
|
含酒精及重口味的食物、飲料
|
所有酒類;辛辣、刺激、重口味的食物。如︰麻辣鍋、咖哩。
|
某些蔬菜、素食
|
香菇/菇類、竹筍、糯米類
|
含酵母菌或經發酵處理的食物
|
養樂多、健素糖、表飛鳴、優酪乳、麵包、饅頭、蛋糕、布丁、乳酪、醋
|
含人工食品添加物(如人工色素、防腐劑、抗氧化劑、香料等)
|
市售飲料(汽水、果汁、茶等)、醬菜、罐頭食品、零嘴(糖果、餅乾、蜜餞)、泡麵等
|
堅果類食品
|
花生、核桃、腰果、杏仁、胡桃
|
(2) 吸入性過敏原:如花粉、黴菌孢子、粉塵、動物毛髮、小蟲的分泌物和排泄物的微粒等。
(3) 內分泌:如甲狀腺功能異常、女性荷爾蒙(某些女性的蕁麻疹發作與生理週期有關)。
(4) 物理性因素:導致物理性蕁麻疹,如搔抓、壓力、陽光、溫度變化、水等。
(5) 藥物:所有藥品、維他命及健康食品皆可能引起蕁麻疹,較常見者如阿斯匹靈類消炎藥、抗生素等。
(6) 感染:
細菌性感染(鼻竇炎、尿路感染等),黴菌性感染(念珠菌、香港腳、灰指甲),病毒性感染(感冒、病毒肝炎等),或是寄生蟲感染(滴蟲感染、腸道寄生蟲)。
2. 急性蕁麻疹的治療,通常需要口服抗組織胺,並使用局部塗擦止癢薬,通常大約1-2周以內痊癒。較嚴重者可能3-4周。痊癒後,飲食可恢復正常。
3. 慢性蕁麻疹的治療,通常建議持續口服抗組織胺幾個月,之後逐漸減薬,找到副作用的藥物,使用最少的藥量,達到最久的控制時間,是控制的目標。如對口服抗組織胺無效者,或減薬失敗者,可嘗試紫外線照光治療,往往也有不錯的治療效果。
4. 如何避免接觸過敏原?
(1) 應紀錄飲食日記及皮疹發生的時間、程度。應包括食物、飲料、藥物、健康食品和補品以及零嘴。
(2) 對曾經因服藥而引起蕁麻疹的患者,應請教醫師,將可疑藥物名稱記下,看病時先告知醫師。
(3) 慢性蕁麻疹患者若有其他身體不適,如蛀牙、鼻竇炎、尿道發炎、腸胃不適等,應儘速就醫治療。
(4) 避免到灰塵或煙霧多的地方。對毛類過敏的患者,建議不要飼養寵物。對花粉過敏者,避免插花。不要舖地毯,適當除濕,保持空氣流通。
(5) 物理性蕁麻疹的患者應避免會造成發作的物理性因素。
3. 蕁麻疹患者的日常保養:
(1) 沐浴方面:
a. 可以使用肥皂或沐浴乳。
b. 儘量少洗熱水,因其易使血管擴張,而惡化膨疹。
(2) 止癢方面:
a. 按醫師指示,局部使用冷敷或止癢藥膏。
b. 剪短指甲,避免因局部搔抓造成的皮膚損傷。
c. 千萬勿使用酒精擦拭,因酒精也會使血管擴張。真的很癢時,可使用冷水、冰水冰敷。

2013年4月24日 星期三
"疣"其麻煩-病毒疣(wart, verruca, condyloma)
疣 (病毒疣) (wart, verruca)
一、什麼是病毒疣?
疣是一種由人類乳突瘤病毒(HPV, human papilloma virus)傳染所引起的皮膚病,潛伏期達數個月。閩南語俗稱「魚鱗刺」,但並不是被魚鱗刺到所直接引起的;可能是因殺魚而造成手部有傷口,又接觸到病毒,而間接被傳染到病毒疣。
二、怎麼會得到疣?
疣的傳染是經由接觸傳染而引起。例如: 別人腳底有疣,走過游泳池畔而間接傳給其他人的腳底。使用公用的拖鞋、滑鼠,甚至是透過鈔票錢幣而間接傳染。或是與有疣的人皮膚直接接觸。一旦身上有第一顆疣,常因自行摳抓而傳至其他區域。
三、疣會長在什麼地方?
只要有皮膚的地方都可能長疣,包括手、腳、臉…等。常見的類型有:
Ø 尋常疣、足底疣:0.2~1c m之小乳突狀或硬皮狀丘疹,多發生在手部、腳底,偶爾可見於臉部及頸部。足底疣常被病患誤認為雞眼而延誤治療時機。
 |
|
病毒疣會讓血管增生,產生特有的深黑點,至於旁邊的紅腫則是冷凍後的發炎
|
Ø 扁平疣:0.2~0.5c m之扁平近膚色小丘疹,多發生在臉部,偶爾可見於手背,甚至於身上。
Ø 生殖器疣:俗稱「菜花」。常因性行為而被傳染,長在生殖器上或肛門周圍,和尋常疣的病毒亞型不同。
 |
| 乳突狀生殖器疣,即俗稱菜花 |
Ø 病毒疣的病毒亞型有一百多種,各自造成不同的表現,喜歡長的位置都不一樣,所以不用擔心手部的病毒疣會傳染到生殖器變成菜花。
四、疣如何治療?要治療多久?
疣的治療以破壞性療法為主,殺死被病毒感染的皮膚,主要治療為:
液態氮冷凍治療:用零下196度C的液態氮治療,進行低溫急速冷凍,破壞皮膚深層病灶,使病灶之後可以自動因凍傷而壞死脫落,每1~2周冷凍一次。(依健保規定,兩次冷凍治療,間隔需大於等於7天,否則不予給付。),治療時間約數周,需持續治療,且間隔太久才治療,病毒往往超過冷凍剝離的速度。病人在治療時會因低溫而感到疼痛。
(1) 治療後注意事項:
i.
不需換藥﹕冷凍治療過後,一般來說皮膚沒有傷口,可以正常碰水、洗手、洗澡,不須換藥。約經過一至二週內,治療過的部位可能會脫皮。
ii.
疼痛處理﹕冷凍治療後,治療處大都只有當天會疼痛或痛到第二天,少數起水泡會痛到一星期。若真的很怕痛可於治療前及治療後疼痛時吃止痛藥。
iii.
水泡處理﹕治療較強時,如起水泡/血泡是正常的反應,水泡請勿弄破,擦抗生素藥膏、包起來(紗布或OK繃均可)。有時會自然破掉或慢慢乾掉。若水泡很大,可回診請醫護人員幫忙在消毒狀況下扎破。
Ø 點強酸藥水,每晚擦一次,以透氣膠帶或ok繃貼起來,連續數日後,厚皮會變白、脫落。只適用於手腳,不宜使用於臉部/嫩皮處。難治性/頑強型的病毒疣,合併冷凍治療,效果更佳。
Ø 電燒或外科切除現已很少建議,因為電燒有經空氣傳播的危險,外科切除仍易有復發機率。染料雷射需自費,可輔助治療。
Ø 難治性/頑強型的病毒疣,病患可考慮自費購買3M樂德美藥膏(Aldara cream) 塗擦,但價錢相當貴,建議可購買較便宜的台廠學名藥使用,每兩天薄擦一次,直到微微破皮或發紅刺激時,暫時停擦。其原理為刺激免疫反應去攻擊病毒,合併冷凍治療,效果更佳。臉上、身上的病毒疣反應不錯,但手腳疣則因厚皮而效果不佳。
Ø某些病人可以在其它治療反應都不佳時,可嘗試口服抗病毒藥物治療。
五、如果不治療會怎樣?
若不治療,最常見的情形就是蔓延長出更多顆的疣。
病毒疣是可以根治的!但一定要持續治療、回診至醫師以顯微鏡確認已無病毒痕跡才可停止治療。且頭1~3個月,病患應持續觀察是否有厚皮、或是特有的小紅點的出現,如有懷疑則需讓醫師診視、確認。
訂閱:
文章 (Atom)


.jpg)
.jpg)